Il carcinoma ovarico ha origine da cellule delle ovaie (piccole ghiandole situate ai due lati dell’utero alle estremità delle tube di Falloppio) o delle tube di Falloppio (canali che terminano in corrispondenza delle ovaie), gli organi riproduttivi femminili situati nell’addome, deputati alla produzione di ormoni sessuali femminili (estrogeni e progesterone) e ovociti (le cellule riproduttive femminili). È il settimo tumore maligno più comune al mondo nel sesso femminile e colpisce prevalentemente le donne più mature in post menopausa di età superiore a 50 anni.1
L’Associazione Italiana di Oncologia (AIOM) e Associazione Italiana dei Registri Tumori (AIRTUM) stimano per il nostro paese circa 6.000 nuove diagnosi all’anno. Secondo i dati AIOM riportati nell’edizione 2023 di I numeri del cancro in Italia sono 49.800 le donne viventi nel nostro Paese dopo una diagnosi di tumore dell’ovaio.2 La possibilità di sviluppare questa neoplasia nell’arco della vita che è pari a 1/82 donne, sale al 20-60% tra le donne con mutazione BRCA1 e BRCA2.
Nel 70% dei casi è di origine sporadica e la prevalenza si colloca soprattutto nella fascia d’età 60/74 anni. Ma le forme associate a una predisposizione genetica o familiare hanno un’insorgenza più precoce e possono colpire le donne già a 40 anni, o anche prima.3
Se viene riconosciuto e diagnosticato nelle prime fasi, questo tumore può avere una prognosi favorevole. Molto spesso, però, il tumore ovarico all’inizio non dà sintomi riconoscibili, ed è soprattutto per questo motivo che nel 70% dei casi la malattia viene diagnosticata in fase già avanzata.4
Anche se il tumore ovarico resta uno dei più aggressivi tumori femminili, negli ultimi anni le innovazioni nelle tecniche chirurgiche e l’avvento delle terapie di mantenimento con nuovi farmaci hanno permesso di migliorare la sopravvivenza e la qualità di vita per molte pazienti.5
Oggi sono disponibili terapie orali a bersaglio molecolare che si sono dimostrate efficaci su tutte le pazienti, indipendentemente dalla presenza o meno di mutazioni genetiche, e che utilizzate in fase di mantenimento dopo la chemioterapia possono migliorare la qualità di vita e prolungare la sopravvivenza.6
Tipologie
Il tumore dell’ovaio è dovuto alla proliferazione incontrollata delle sue cellule e ne esistono vari tipi, a seconda da dove originano: gli epiteliali, dal tessuto che riveste l’ovaio, sono la maggioranza; mentre i germinali, che derivano dalle cellule che danno origine agli ovuli, e gli stromali, che hanno origine in un altro tessuto della struttura dell’ovaio, sono più rari.7
Oltre alla sede, un’altra differenza nella tipologia è legata alla presenza di mutazioni genetiche classificate come HRD (deficit di ricombinazione omologa), cioè con l’incapacità delle cellule cancerose di riparare il danno al DNA che è all’origine della malattia: si tratta di un’ampia gamma di anomalie genetiche, tra le quali le mutazioni BRCA.8
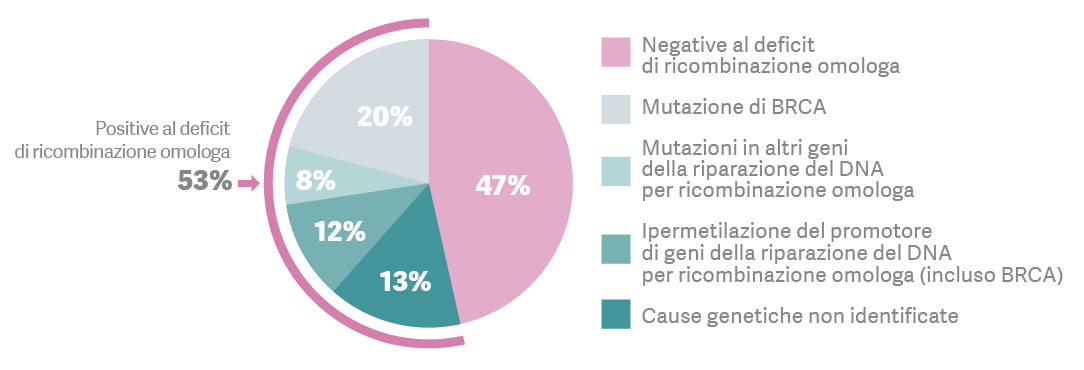
Recenti studi hanno rilevato che il 15-25% dei tumori ovarici sono di origine genetico-ereditaria, cioè sono causati da mutazioni genetiche. Anomalie di questi geni (detti oncosoppressori, perché riescono a bloccare la crescita incontrollata delle cellule tumorali) possono essere ereditate dal padre o dalla madre e determinano un maggiore rischio di sviluppare il tumore ovarico e in età più precoce. Quando questi geni sono mutati, le proteine corrispondenti funzionano male o sono assenti e dunque non riescono a svolgere il proprio ruolo protettivo, così le cellule accumulano errori nel proprio DNA che non vengono riparati e vanno incontro a trasformazione neoplastica, ossia la trasformazione di una cellula sana in cellula tumorale.9
È importante sottolineare che essere portatrici di queste mutazioni non equivale a ereditare o ad avere un tumore, ma ad avere un rischio maggiore di sviluppare alcune neoplasie, rispetto alle persone che non hanno mutazioni.10
Rischio genetico
I geni BRCA1 e BRCA2 controllano la proliferazione cellulare e agiscono da freno sulla moltiplicazione incontrollata delle cellule che causano l’insorgenza dei tumori. La loro funzione di oncosoppressori si esprime principalmente su seno e ovaio. Quando questi geni sono mutati aumenta la possibilità di sviluppare un tumore.11
Oltre ai geni BRCA, anche altri geni possono essere coinvolti nel tumore ovarico. Per esempio, la mutazione dei geni MLH1, MLH3, MSH2 e MSH6 causa la Sindrome di Lynch che aumenta il rischio di carcinoma del colon-retto, di carcinoma ovarico e di carcinoma dell’endometrio.
La mutazione del gene STH11 è causa della Sindrome di Peutz-Jeghers, che aumenta il rischio di carcinoma del colon-retto, gastrico, esofageo, del piccolo intestino e dell’ovaio.
La mutazione del gene PTEN causa la Sindrome di Cowden che aumenta il rischio di carcinoma della tiroide, ovarico e mammario. Infine, la mutazione MUTYH associata a poliposi è responsabile di un aumentato rischio di carcinoma del colon-retto e piccolo intestino, di carcinoma vescicale ed ovarico.12
Mutazione BRCA: il test genetico
Il test BRCA ha una duplice valenza: terapeutica e preventiva, ovvero viene utilizzato sia per meglio indirizzare le terapie oncologiche delle donne con tumore ovarico che per impostare programmi di prevenzione nei loro familiari.13,14
Il test di BRCA somatico, eseguito sul tessuto tumorale, è in grado di evidenziare sia le mutazioni ereditarie, ossia ereditate dai genitori (mutazioni costituzionali), sia le mutazioni verificatesi nelle cellule neoplastiche nel corso della vita della paziente e quindi non ereditarie (mutazioni somatiche).
Pertanto, se il test somatico risulta positivo la paziente dovrebbe eseguire il test germinale, che consiste in un semplice prelievo di sangue e che serve a rilevare se l’alterazione genetica è stata ereditata dai genitori ed è quindi presente in tutte le cellule dell’organismo. In caso di positività, si attiva un sistema di sorveglianza e prevenzione rivolto alle famiglie portatrici per prevenire l’insorgenza delle neoplasie.15
Il test BRCA viene proposto di solito durante una consulenza genetica16 (fatta da un genetista, da un oncologo o da un ginecologo con competenze oncologiche) che ha l’obiettivo di spiegare quali sono i motivi per cui viene proposto, quali sono i risultati possibili e le azioni che si possono intraprendere a fronte dei diversi risultati, sia per la persona con tumore ovarico che per i suoi familiari.17
Nei familiari sani di pazienti con carcinoma ovarico BRCA – mutate, viene avviato un percorso con consulenza genetica ed effettuazione di test BRCA.18
Il test BRCA può essere effettuato con il Sistema Sanitario Nazionale, con criteri di accesso e di rimborsabilità diversi a seconda della Regione di residenza.19
Donne sane che risultano positive al test BRCA possono decidere, in modo consapevole e con il supporto del medico di riferimento, quale strada intraprendere tra le opzioni possibili: la chirurgia profilattica e la sorveglianza. 20
Quali sono le cause e i fattori di rischio?
Il tumore ovarico insorge quando le cellule dell’ovaio crescono e si dividono in modo incontrollato. Mentre non sono ancora note le cause di questa divisione e moltiplicazione incontrollata, sono stati identificati alcuni fattori di rischio.21
- Età: il carcinoma ovarico colpisce in maggioranza donne di età superiore ai 55 anni e dopo la menopausa. Ma le forme associate a una predisposizione genetica o familiare possono presentarsi anche in donne più giovani.
- Gravidanze e menopausa: sono a maggior rischio le donne che non hanno avuto gravidanze, che non hanno mai preso la pillola anticoncezionale, che hanno avuto il primo menarca in età precoce o che hanno iniziato la menopausa in età più avanzata rispetto alla media.22
- Storia familiare: il rischio aumenta per le donne che hanno avuto due o più familiari colpiti da tumore dell’ovaio, della mammella, del colon o dell’utero.
- Stili di vita: obesità, fumo, assenza di esercizio fisico aumentano il rischio di sviluppare questo tumore.23
Come si manifesta?
Nelle fasi iniziali, il tumore ovarico può essere asintomatico o dare sintomi aspecifici, cioè spesso comuni ad altre patologie minori che rendono difficile la diagnosi precoce.
La frequenza e la combinazione di alcuni segnali, specie se si manifestano per periodi prolungati, possono rappresentare un campanello d’allarme che dovrebbe suggerire di rivolgersi al medico.
I sintomi più comuni includono:
- un aumento graduale e continuo delle dimensioni dell’addome;
- dolore persistente alla pancia e alla pelvi;
- senso di pienezza allo stomaco anche dopo aver consumato un pasto leggero;
- nausea post-pasto.
Sintomi meno comuni sono: 24
- mal di schiena;
- mancanza di appetito;
- frequente necessità di urinare;
- diarrea e costipazione.25
Come viene diagnosticato?
A oggi per il tumore ovarico non esistono strumenti di prevenzione o di diagnosi precoce o screening, come il vaccino o il Pap test per il tumore della cervice uterina o la mammografia per il tumore al seno.
Quando il carcinoma ovarico viene diagnosticato a uno stadio precoce, l’intervento chirurgico può essere risolutivo e la sua prognosi è molto favorevole.
L’iter diagnostico in caso di sintomi frequenti e ricorrenti prevede26:
- visita medica e ginecologica;
- ecografia ginecologica;
- valutazione dei marcatori tumorali;
- TAC addominale e PET;
- gastroscopia e colonscopia.
Una corretta diagnosi di tumore dell’ovaio può essere completata dopo aver effettuato una ecografia transvaginale e un controllo dei marcatori tumorali (CA125, HE4 e CEA) attraverso un prelievo di sangue.27
In caso di ulteriore dubbio, vengono eseguite anche una TAC addominale ed eventualmente una PET.28
La diagnosi definitiva si ottiene attraverso l’esame istologico basato sul prelievo di un campione di tessuto tramite biopsia in laparoscopia oppure durante l’intervento chirurgico di asportazione del tumore.
In genere viene richiesto di effettuare un’analisi per identificare la presenza della mutazione dei geni BRCA1 e BRCA2 nel tessuto tumorale. Il test di BRCA è raccomandato alla diagnosi dalle principali società scientifiche nazionali e internazionali.
Se, in seguito al test, risulta essere presente la mutazione di BRCA su tessuto tumorale, verrà effettuato un prelievo di sangue per valutare anche la presenza di mutazione di BRCA germinale, quindi ereditabile.
Gli stadi del tumore ovarico
Il carcinoma ovarico può essere diagnosticato in diversi stadi. La prognosi dipende dallo stadio del tumore al momento della diagnosi. 29
Per “stadio” si definisce lo stato di diffusione della malattia ovvero:
- Stadio I: limitato alle ovaie.
- Stadio II: su una o entrambe le ovaie ed esteso anche agli organi pelvici.
- Stadio III: su una o entrambe le ovaie, esteso agli organi pelvici e/o con metastasi ai linfonodi della stessa zona.
- Stadio IV: con la presenza di metastasi anche a distanza dalla zona delle ovaie (fegato, polmoni).
Le terapie
Il tipo di trattamento dipende dallo stadio del tumore, dall’età e dalle condizioni generali della paziente.
Chirurgia
L’intervento chirurgico è un’opzione terapeutica essenziale, sia per i tumori ai primi stadi che in stadio avanzato. L’intervento è fondamentale anche per la diagnosi, perché permette di valutare lo stadio del tumore e la sua estensione. È stato inoltre dimostrato che la rimozione completa di ogni lesione tumorale permette di aumentare significativamente le aspettative di sopravvivenza.
Quando possibile, l’intervento è eseguito in laparoscopia30, una tecnica poco invasiva che favorisce un pronto recupero da parte della paziente. Nel tumore confinato all’ovaio, qualora la paziente abbia il desiderio di avere figli, può essere presa in considerazione una chirurgia conservativa al fine della preservazione del potenziale riproduttivo. Ma non tutte le pazienti sono candidate all’approccio conservativo, che deve essere valutato attentamente insieme al medico in base alla malattia.
Chemioterapia e sue associazioni
La chemioterapia è un altro trattamento cardine per il carcinoma ovarico. A causa dell’elevato rischio di recidive, può essere prescritta anche nelle pazienti con tumore ai primi stadi. Si tratta di una terapia sistemica, somministrata per endovena, che impiega farmaci in grado di bloccare la crescita delle cellule tumorali o di ucciderle. Le terapie si somministrano a cicli e scadenze precise. La chemioterapia più impiegata per la cura del carcinoma ovarico in prima linea è costituita da farmaci a base di platino e taxani.32
A seconda delle caratteristiche della singola paziente, alla chemioterapia possono essere associati farmaci antiangiogenici che agiscono bloccando la formazione dei vasi sanguigni del tumore. Inibendo la crescita e la formazione di nuovi vasi, questi farmaci impediscono l’arrivo di nutrienti alle cellule tumorali, che quindi non possono sopravvivere e diffondersi.
Questi farmaci vengono somministrati per via endovenosa alle pazienti con carcinoma ovarico avanzato in associazione alla chemioterapia standard e proseguiti come terapia di mantenimento. 0703-13.
La chemioterapia in associazione con i farmaci antiangiogenici può indurre complicazioni, e non è proponibile a tutte la pazienti.33
La terapia di mantenimento orale
La grande maggioranza delle pazienti con carcinoma ovarico ottiene una risposta clinica al trattamento di prima linea. Ma in circa l’80% dei casi dopo una fase di remissione la malattia riprende a progredire e il decorso successivo è caratterizzato da una alternanza di periodi sempre più brevi di remissioni e recidive.
La più grande evoluzione degli ultimi anni nel trattamento del carcinoma ovarico è rappresentata dall’avvento dei PARP inibitori: è una categoria di farmaci la cui azione consiste nell’annullamento dei meccanismi di riparazione del DNA messi in atto dalle cellule neoplastiche dell’ovaio, con la conseguente morte delle cellule malate.
Nella pratica clinica, tutte le pazienti riceveranno in un momento della loro storia clinica un PARP-inibitore: o dopo una chemioterapia di prima linea o al momento della recidiva platino-sensibile. Le evidenze del loro utilizzo in modo precoce confermano sempre di più un maggiore beneficio clinico. I PARP-inibitori permettono di stabilizzare i risultati ottenuti con la chemioterapia e di aumentare la sopravvivenza libera da progressione della malattia e quindi la qualità di vita delle pazienti.
Le evidenze scientifiche confermano l’efficacia di alcune terapie di mantenimento sia per le pazienti che presentano la mutazione di BRCA, che per quelle senza mutazione di BRCA e che spesso presentano altre mutazioni genetiche.
L’utilizzo di inibitori di PARP nel trattamento delle recidive di carcinoma ovarico ha notevolmente prolungato l’intervallo libero da malattia. Tali farmaci hanno il grande vantaggio di essere disponibili in formulazione orale, sono ben tollerati e permettono di evitare le attese negli ambulatori oncologici.
Attualmente in Italia è possibile accedere a questo tipo di trattamento dopo la chemioterapia di prima linea (1L) a base di platino sia per le pazienti BRCA mutate che per le pazienti non mutate.34
La terapia nel caso di recidive
Molte pazienti con carcinoma ovarico, soprattutto quelle in cui la malattia è stata diagnosticata in fase avanzata, vanno incontro a recidiva di malattia, che potrà essere trattata con chemioterapia associata o meno a farmaci antiangiogenici.
Le pazienti che nella loro storia clinica non hanno ricevuto il trattamento di mantenimento con PARP inibitore in 1L, potranno riceverlo in una delle linee di mantenimento successive, qualora presentino una recidiva di carcinoma ovarico platino-sensibile.
1 Guide ESMO per il paziente basate sulle Linee Guida per la Pratica Clinica della European Society for Medical Oncology (ESMO) esmo.org
2 Aiom. I numeri del cancro in Italia 2023.
3 Sung H, Ferlay J, Siegel RL, Laversanne M, Soerjomataram I, Jemal A, Bray F Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA Cancer J Clin .2021; 71: 209-249
4 Buys SS, Partridge E, Black A, Johnson CC, Lamerato L, Isaacs C, Reding DJ, Greenlee RT, Yokochi LA, Kessel B, Crawford ED, Church TR, Andriole GL, Weissfeld JL, Fouad MN, Chia D, O’Brien B, Ragard LR, Clapp JD, Rathmell JM, Riley TL, Hartge P, Pinsky PF, Zhu CS, Izmirlian G, Kramer BS, Miller AB, Xu JL, Prorok PC, Gohagan JK, Berg CD; PLCO Project Team. Effect of screening on ovarian cancer mortality: the Prostate, Lung, Colorectal and Ovarian (PLCO) Cancer Screening Randomized Controlled Trial. JAMA. 2011 ;305:2295-2303
5 Jayson GC, Kohn EC, Kitchener HC, et al. Ovarian cancer. Lancet. 2014;384(9951):1376-88. PMID: 24767708. http://dx.doi.org/10.1016/S0140-6736(13)62146-7 [PubMed
6 Matulonis, U., Sood, A., Fallowfield, L. et al. Ovarian cancer. Nat Rev Dis Primers 2, 16061 (2016). https://doi.org/10.1038/nrdp.2016.61
7 Associazione Italiana Ricerca sul Cancro, www.airc.it/
8 Associazione Italiana Ricerca sul Cancro, www.airc.it/
9 Matulonis, U., Sood, A., Fallowfield, L. et al. Ovarian cancer. Nat Rev Dis Primers 2, 16061 (2016). https://doi.org/10.1038/nrdp.2016.61
10 Associazione Italiana di Oncologia Medica (AIOM) Linee guida CARCINOMA DELL’OVAIO Edizione 2021 lsop K, Fereday S, Meldrum C, DeFazio A , Emmanuel C, George J, Dobrovic A, Birrer MJ, Webb PM, Stewart C, Friedlande M, Fox S, Bowtell D, Mitchellet G. BRCA mutation frequency and patterns of treatment response in BRCA mutation-positive women with ovarian cancer: a report from the Australian Ovarian Cancer Study Group. J Clin Oncol 2012;30:2654-63
11 Alsop K, Fereday S, Meldrum C, DeFazio A , Emmanuel C, George J, Dobrovic A, Birrer MJ, Webb PM, Stewart C, Friedlande M, Fox S, Bowtell D, Mitchellet G. BRCA mutation frequency and patterns of treatment response in BRCA mutation-positive women with ovarian cancer: a report from the Australian Ovarian Cancer Study Group. J Clin Oncol 2012;30:2654-63
12 Paluch-Shimon S, Cardoso F, Sessa C, et al. Prevention and screening in BRCA mutation carriers and other breast/ovarian hereditary cancer syndromes: ESMO Clinical Practice Guidelines for cancer prevention and screening. Ann Oncol 2016;27(Suppl 5):v103-v110.
13 Aiom – Raccomandazioni per l’implementazione del test BRCA nelle pazienti con carcinoma ovarico e nei familiari a rischio elevato di neoplasia. Edizione Gennaio 2019. https://www.aiom.it/wp-content/uploads/2018/11/2019_Raccomandazioni_BR CA_Ovaio.pdf
14 Raccomandazioni per l’implementazione del test BRCA predittivo e preventivo nei tumori della mammella, dell’ovaio, del pancreas e della prostata. Edizione Maggio 2021. www.aiom.it/raccomandazioni-per-limplementazione-del-test-brca-predittivo-e-preventivo-nei-tumori-della-mammella-dellovaio-del-pancreas-e-della-prostata/
15 Vergote I, Banerjee S, Gerdes AM, et al. Current perspectives on recommendations for BRCA genetic testing in ovarian cancer patients. Eur J Cancer 2016;69:127-134.
16http://www.sigu.net: Consulenza genetica e test genetici in oncologia: aspetti critici e proposte. AIOM-SIGU 2013 Aggiornamento 2021
17 NCCN Clinical Practice Guidelines in Oncology. Genetic/Familial High-Risk Assessment: Breast and Ovarian. Version 3.2019. http://www.nccn.org
18 Ledermann JA, Raja FA, Fotopoulou C, et al. Newly diagnosed and relapsed epithelial ovarian carcinoma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol 2013;24(Suppl 6):vi24-32.
19 Acto Italia Onlus, https://www.acto-italia.org/domande-e-risposte-cosa-si-deve-sapere/test-brca-oggi-in-italia
20 Nebgen DR, Hurteau J, Holman LL, et al. Bilateral salpingectomy with delayed oophorectomy for ovarian cancer risk reduction: a pilot study in women with BRCA1/2 mutations. Gynecol Oncol 2018;150, 79-84
21 La Vecchia C. Ovarian cancer: epidemiology and risk factors. Eur J Cancer Prev. 2017 Jan;26(1):55-62. doi: 10.1097/CEJ.0000000000000217. PMID: 26731563.
22Time-Dependent Effects of Oral Contraceptive Use on Breast, Ovarian, and Endometrial Cancers Torgny Karlsson, Therese Johansson, Julia Höglund, Weronica E. Ek and Åsa Johansson DOI: 10.1158/0008-5472.CAN-20-2476 Published February 2021
23Khanlarkhani N, Azizi E, Amidi F, Khodarahmian M, Salehi E, Pazhohan A, Farhood B, Mortezae K, Goradel NH, Nashtaei MS. Metabolic risk factors of ovarian cancer: a review. JBRA Assist Reprod. 2022 Apr 17;26(2):335-347. doi: 10.5935/1518-0557.20210067. PMID: 34751020; PMCID: PMC9118962.
24 National Cancer Institute: https://www.cancer.gov/types/ovarian/hp/ovarian-prevention-pdq
25 Tumore dell’ovaio: cause, sintomi e cure. Giovanna Damia, Laboratorio di Farmacologia Molecolare – Dipartimento di Oncologia, Istituto di Ricerche Farmacologiche Mario Negri – IRCCS, https://www.marionegri.it/magazine/tumore-ovaio
26 National Institutes pf Health Consensus Development Conference Statement. Ovarian Cancer: screening treatment and follow-up. Gynecol Oncol 1994; 55: S4-14
27Moore RG, McMeekin DS, Brown AKet al. Multiple marker bioassay utilizing HE4 and CA125 for the prediction of ovarian cancer in patients with a pelvic mass. Gynecol Oncol. 2009 ;112:40-6
28 Kitajima K, Murakami K, Yamasaki E, et al. Diagnostic accuracy of integrated FDG-PET/contrast-enhance
29Prat J; FIGO Committee on Gynecologic Oncology. FIGO’s staging classification for cancer of the ovary, fallopian tube, and peritoneum: abridged republication. J Gynecol Oncol. 2015; 26:87-89
30 Medeiros LR, Rosa DD, Bozzetti MC, et al.. Laparoscopy versus laparotomy for FIGO Stage I ovarian cancer. Cochrane Database Syst Rev. 2008 Oct 8;(4)
31 Associazione Italiana Oncologia Medica AIOM, Linee guida 2022 neoplasie dell’utero: endometrio e cervice.
32 Lawrie TA, Winter-Roach BA, Heus P, Kitchener HC. Adjuvant (post-surgery) chemotherapy for early stage epithelial ovarian cancer. Cochrane Database Syst Rev 2015:CD004706
33 Wu YS, Shui L, Shen D, Chen X. Bevacizumab combined with chemotherapy for ovarian cancer: An updated systematic review and meta-analysis of randomized controlled trials. Oncotarget 2017; 8: 10703-13.
34 Gonzalez-Martin A, Pothuri B, Vergote I, et al. Niraparib in Patients with Newly Diagnosed Advanced Ovarian Cancer. N Engl J Med 2019;381:2391-402
Guarda che Card!
Ecco le card illustrate nelle quali il visual designer Gaetano Di Mambro racconta momenti chiave del percorso di cura del tumore ovarico.
Scaricale e condividile!












